Displazija - kaj je to? Displazija materničnega vratu: diagnoza in zdravljenje
Milijone žensk dnevno diagnosticira z displazijo. Ta bolezen je danes zelo razširjena. Po statističnih podatkih Svetovne zdravstvene organizacije je na svetu več kot 40 milijonov žensk, ki trpijo zaradi te patologije. Hkrati je skoraj 60% teh bolnikov z 2 in 3 stopinjami maternične displazije. Če menimo, da je ta bolezen mejna in obstaja veliko tveganje za njen prehod na predinvazivni in invazivni rak, potem postane zgodnja diagnoza prioriteta.
Kaj je displazija

Displazija materničnega vratu je patologija, za katero je značilen proces oslabljene diferenciacije, zorenje epitelijskih celic, njihovo staranje in zavračanje. Istočasno ostane osnovna membrana nedotaknjena. Sodobnejše ime te patologije je cervikalna intraepitelna neoplazija (CIP), vendar so ginekologi bolj pripravljeni uporabiti izraz "displazija". To stanje se imenuje tudi prekancer, saj je tveganje njegovega prehoda v onkologijo zelo visoko. Težava je v tem, da jo je v večini primerov mogoče odkriti le ob pregledu pri specialistu, saj se v zgodnjih fazah ne pojavijo zunanji simptomi.
Vzroki displazije

Pred pojavom takšne patologije, kot je maternična displazija, se pojavijo številni izzivalni dejavniki. Glavni razlogi za nastanek žarišč so:
- nekatere vrste humanega papiloma virusa;
- oralne hormonske kontraceptive v primeru, da se uporabljajo več kot 5 let;
- veliko število spolnih partnerjev;
- zgodnji začetek (pred 16 let) spolne aktivnosti.
Poleg tega se lahko maternična displazija razvije z naslednjimi izzivalnimi dejavniki: slabe navade in zlasti kajenje, prisotnost krvnih sorodnikov pri onkoloških boleznih, veliko število rojstev, imunske motnje, monotono prehrano (pomanjkanje vitaminov C, E, A, beta-karotena, folna kislina), okužbe spolnih organov in herpes.
Virusni faktor pri displaziji
Nedavne študije so pokazale, da je maternična displazija neposredno odvisna od prisotnosti papiloma virusov v telesu. So vzrok za nastanek bradavic na telesu ali genitalnih bradavic, ki se nahajajo na spolovilih. Obstaja več kot 100 serotipov papilomavirusov, nekateri imajo visoko onkološko aktivnost. Najbolj onkogeni so tipi 16 in 18, kar je posledica cervikalne displazije, skoraj 50% primerov se spremeni v rak.
Opozoriti je treba, da nihče nima imunitete pred okužbo s papiloma virusom, toda ženske, ki imajo več spolnih partnerjev in ki zanemarjajo kontracepcijska sredstva, so še posebej ogrožene. Tudi dejavniki tveganja so spolno prenosljive bolezni ali druge spolno prenosljive bolezni.
Mehanizem poškodbe HPV
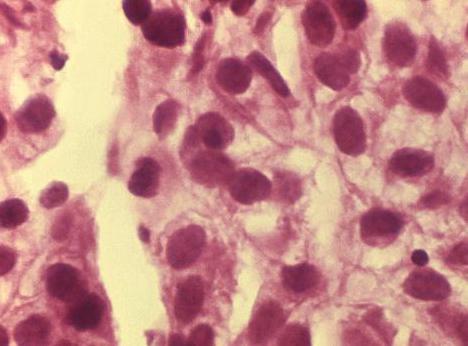
Ko je v telesu ženske, papiloma virus, ki ima visoko onkogeno aktivnost, vstopa v genitalije s pretokom krvi in se integrira v celice ploščatega epitela materničnega vratu. V procesu vitalne dejavnosti virus proizvaja določene beljakovine, ki poškodujejo DNK epitelijskih celic. Kot rezultat se oblikujejo nenormalne celice sposobni delitve, ki jih imunski sistem ne uniči. Množenje, vodijo do spremembe v slojih epitela, razvija se displazija. Pojavi se na različnih ravneh celičnega tkiva in glede na globino lezije določa resnost bolezni. Vendar pa, za razliko od raka, prizadete celice z displazijo nimajo lastnine, da rastejo neomejeno, ker je proces reverzibilen.
Displazija maternice: simptomi
Po statističnih podatkih večina žensk trpi zaradi displazije med 25. in 35. letom starosti, v zadnjem času pa je starost te bolezni hitro postala mlajša. Kot smo že omenili, ta patologija v zgodnjih fazah poteka skoraj brez simptomov, lahko jo odkrijemo šele potem, ko jo pregleda ginekolog in vzamemo bris na atipične celice (Pap test). Odvisno od stopnje maternične displazije se lahko kaže z naslednjimi simptomi:
- genitalne bradavice;
- nenormalne menstrualne krvavitve;
- bolečine v ledvenem delu;
- obilne bele obleke brez neprijetnega vonja;
- nelagodje med spolnim odnosom, prisotnost krvi v vaginalnem izločku po njem.

Kot je razvidno, so simptomi manjši in jih je mogoče pripisati številnim boleznim genitourinarnega sistema. Še več razloga morate biti pozorni na vaše stanje in redno obiskati ginekologa.
Diagnostika
Ker je maternična displazija bolezen, ki se pod določenimi pogoji lahko razvije v onkologijo, je njena zgodnja diagnoza zelo pomembna. Vse ženske, ki so dopolnile starost 21 let in so spolno aktivne, mora ginekolog pregledati vsako leto z obveznim obiskom razmazu na citologiji.
Pri postavljanju diagnoze se zdravnik zanaša na naslednja merila.
- Pregled. Praviloma v tem primeru ni zelo informativen. Vizualno so področja displazije opredeljena kot belkaste plake. Pri izdelavi vzorca Schillerja (obarvanje z raztopino lugola) so prizadeta območja lažja od zdravih.
- Citološki test za razmaz - lahko ga uporabimo za diagnozo s točnostjo od 60 do 90%. Da bi razmaz čim bolj informativen, si morate zapomniti, da je zaželeno, da bi ga darovali prej kot 5 dni po nastopu menstruacije. Dva dni pred postopkom se je bolje vzdržati spolnega odnosa in uporabe vaginalnih zdravil.
- Če so rezultati brisa dvomljivi, se izvede kolposkopija - instrumentalni pregled materničnega vratu s posebno napravo - kolposkopom.
- Če diagnosticiramo displazijo 3. stopnje materničnega vratu, da bi jo razločili od onkologije, izvedemo ciljno biopsijo - ograjo za nadaljnji pregled koščka epitelijskega tkiva.
Stopnja displazije

Glede na stopnjo poškodbe tkiva diagnosticiramo tri stopnje patologije:
- Blaga displazija ali displazija stopnje 1 (CIN I) - takšna diagnoza se postavi, če je prizadeta spodnja tretjina epitela, ki je v bližini osnovne membrane. Kot pravilo, s pravočasno zdravljenje na tej stopnji, bolezen po odstranitvi virus papiloma iz telesa pogosto poteka samostojno. Ampak morda kot dolg potek brez sprememb in prehod na 2. stopnjo.
- Displazija maternice 2 stopinji (CIN II, zmerna displazija) je označena z lezijo epitelnega sloja na dve tretjini globine. Na tej stopnji bolezni je možno tudi po samodejnem zdravljenju po odstranitvi HPV, najpogosteje pa je dolgotrajen dolgotrajen potek bolezni brez nenadnih sprememb.
- Displazija 3 stopinje materničnega vratu (CIN III, huda displazija) je lezija celic epitelijskega sloja do globine več kot dve tretjini. To stanje imenujemo tudi "rak na kraju samem". Možnost prehoda na onkologijo v tej fazi je od 10 do 30%. Razlike v razvojnih variantah so razložene z velikim vplivom zunanjih dejavnikov in dejavnikov tveganja na potek takšne patologije, kot je maternična displazija.
Zdravljenje displazije 1 stopinja
Ne glede na resnost bolezni pred začetkom zdravljenja mora zdravnik določiti svoj vzrok. V nedodeljenih oblikah je to dovolj, da ustavi razvoj bolezni in spodbudi brazgotinjenost prizadetih tkiv. Običajno pri postavljanju diagnoze CIN I, če je HPV odstranjen iz telesa, zdravljenje z zdravili običajno ni potrebno. V tem primeru se dinamično opazovanje izvaja 2 leti z obvezno analizo citologije in kolposkopije na leto. Poleg tega se izvajajo korekcije endokrinih motenj ter zdravljenje spremljajočih vaginitisov in spolnih bolezni. Veliko vlogo igra priprava multivitaminskih pripravkov B vitamini, A, C, folna kislina.
Zdravljenje hude in zmerne displazije
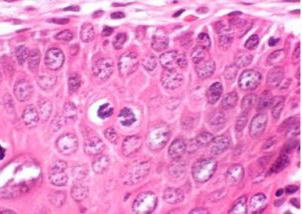
Pri postavljanju diagnoze "displazije 2. stopnje materničnega vratu" in zgoraj zdravljenje obsega kirurško odstranjevanje prizadetih tkiv. Skoraj vse te manipulacije se izvajajo ambulantno.
- Kriohirurgija - za uničenje nenormalnih celic se ohladijo na -200 stopinj Celzija. To naredimo s sondo, skozi katero tekoči dušik. Postopek je praktično neboleč, se izvaja brez anestezije in učinkovito uničuje nenormalne celice, dokler je zaznana maternična displazija 3. stopnje ali raka, in v odsotnosti pozitivnih rezultatov pri CIN I.
- Laserska terapija - izpostavljenost prizadetega tkiva z laserskim žarkom. Ta metoda omogoča natančno odstranjevanje prizadetega tkiva z izhlapevanjem. Ko se to zgodi, je veliko manj tvorjenja brazgotine.
- Elektrokoagulacija - temelji na cauterizaciji prizadetega območja z električnim tokom. V ta namen se elektroda vstavi v maternični vrat in spremeni območje z njim.
- Konizacija - med tem postopkom se kirurško odstrani konusni del prizadetega tkiva iz materničnega vratu.
Displazija med nosečnostjo
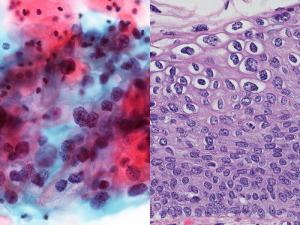
Praviloma displazija ni kontraindikacija za nosečnost in nosečnost. Dokazano je, da ta patologija ne vpliva na razvoj otroka. Njegova prisotnost ne vpliva negativno na razvoj nerojenega otroka in ne vpliva na delovanje placente. Hkrati nosečnost sploh ne vpliva na to patologijo, ne da bi poslabšala njen potek ali prispevala k prehodu v hujšo obliko.
Če se prvič pojavi sum na displazijo med nosečnostjo, se neupravičeno vzame bris na atipičnih celicah, nadaljnji ukrepi zdravnikov pa so odvisni od rezultatov, pridobljenih med preiskavo. Če se ugotovi blaga stopnja bolezni, se ne izvede noben terapevtski ukrep, ponovni pregled se izvede eno leto po porodu. Če se odkrije zmerna stopnja displazije, se opravi dodatna kolposkopija s ponovljenim pregledom po porodu. Če obstaja sum na hudo obliko, se opravi biopsija materničnega vratu. Ko je diagnoza potrjena, vsake 3 mesece pred porodom in en mesec in pol po kolposkopiji. Dodatno zdravljenje se dogovori z onkologom.
Prognoza in preprečevanje
Displazija je bolezen, ki je nagnjena k recidivom. Tudi s popolno ozdravitvijo, in to je možno šele po odstranitvi papiloma virusa iz telesa, je v 10% primerov možna ponovitev bolezni. Poleg tega je treba upoštevati, da vsaka ženska, ki se zdravi zaradi displazije, ostaja v nevarnosti za razvoj raka materničnega vratu. Ravno zaradi pravočasnega ukrepanja je potreben letni obisk ginekologa.